tSCS (Transforaminal SCS) – precyzyjna neuromodulacja w przewlekłym bólu
tSCS (Transforaminal Spinal Cord Stimulation) to zaawansowana metoda neuromodulacyjna stosowana w leczeniu przewlekłego bólu neuropatycznego, szczególnie o charakterze segmentalnym i korzeniowym.
Procedura polega na wprowadzeniu elektrod przez otwory międzykręgowe (foraminalne), co umożliwia bardziej selektywną stymulację struktur nerwowych odpowiedzialnych za przewodzenie bólu.
tSCS jest techniką małoinwazyjną, odwracalną i opartą na nowoczesnych koncepcjach precyzyjnej terapii bólu.
tSCS
Transforaminalna stymulacja rdzenia kręgowego
Transforaminalna stymulacja rdzenia kręgowego stanowi rozwinięcie klasycznej SCS, oferując większą precyzję targetowania struktur nerwowych. Dzięki dostępowi przez otwór międzykręgowy możliwe jest bezpośrednie oddziaływanie na korzenie nerwowe i wybrane dermatomy, co zwiększa skuteczność terapii u pacjentów z bólem o jasno określonej lokalizacji.
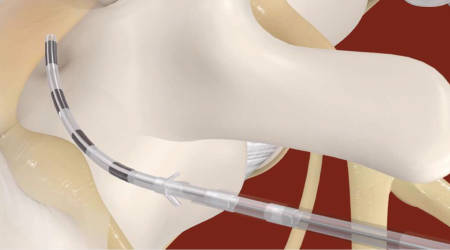
Zastosowanie kliniczne
- ból korzeniowy (radikulopatia)
- przewlekły ból kończyn o charakterze neuropatycznym
- zespół pooperacyjny kręgosłupa (FBSS)
- CRPS (Complex Regional Pain Syndrome)
Kluczowe cechy terapii
- bardzo wysoka precyzja lokalizacji stymulacji
- stabilna odpowiedź terapeutyczna niezależna od pozycji pacjenta
- ograniczone rozprzestrzenianie parestezji
- możliwość precyzyjnego i indywidualnego programowania
Mechanizm działania tSCS
Elektrody wprowadzane przez otwór międzykręgowy umożliwiają bezpośrednią stymulację korzeni nerwowych oraz struktur okołordzeniowych.
Stymulacja moduluje przewodzenie impulsów bólowych na poziomie segmentalnym, wpływając na transmisję sygnałów aferentnych.
tSCS pozwala na bardziej selektywne działanie niż klasyczna SCS, co przekłada się na lepszą kontrolę bólu w określonym obszarze.
Nowoczesne systemy wykorzystują różne częstotliwości i wzorce stymulacji, minimalizując parestezje i zwiększając komfort pacjenta.
Korzyści kliniczne dla Twojego pacjenta
Korzyści kliniczne dla Twojego pacjenta
Wysoka skuteczność w bólu o charakterze ogniskowym
stymulacja DRG umożliwia precyzyjną modulację bólu ograniczonego do jednego lub kilku dermatomów (np. L4, L5, S1), co ma istotne znaczenie w leczeniu bólu stopy, kolana czy pachwiny.
Opcja terapeutyczna w przypadkach nieskuteczności klasycznego SCS
DRG wykazuje przewagę w wybranych wskazaniach (np. CRPS, ból pooperacyjny), gdzie tradycyjna stymulacja rdzeniowa nie zapewnia odpowiedniego pokrycia bólu.
Stabilna parestezja i mniejsza zależność od pozycji ciała
ograniczona migracja efektu stymulacji przy zmianie pozycji pacjenta przekłada się na bardziej przewidywalny efekt kliniczny i mniejszą potrzebę reprogramowania.
Precyzyjne targetowanie struktur czuciowych
bezpośrednia modulacja zwoju korzenia grzbietowego pozwala na selektywne oddziaływanie na aferentne włókna bólowe, z ograniczeniem niepożądanej stymulacji sąsiednich obszarów.
Redukcja zapotrzebowania na farmakoterapię
zmniejszenie dawek opioidów i koanalgetyków (np. gabapentynoidów), co ogranicza działania niepożądane i poprawia compliance pacjenta.
Małoinwazyjny dostęp transforaminalny
implantacja elektrody w pobliżu DRG pod kontrolą fluoroskopii umożliwia precyzyjne umiejscowienie przy relatywnie niewielkim urazie tkanek.
Etap trial jako narzędzie selekcji pacjentów
próbna stymulacja pozwala na ocenę skuteczności w konkretnym dermatomie i minimalizuje ryzyko nieskutecznej implantacji docelowej.
Poprawa funkcjonalna i rehabilitacyjna
redukcja bólu przekłada się na zwiększenie mobilności, możliwość prowadzenia fizjoterapii oraz poprawę ogólnego funkcjonowania pacjenta.
Zalety terapii TSCS w praktyce specjalisty
Precyzyjne leczenie bólu dermatomalnego
możliwość selektywnej modulacji na poziomie konkretnego DRG (np. L2, L4, L5, S1), co pozwala na dokładne pokrycie bólu o ograniczonej lokalizacji.
Wysoka skuteczność w wybranych wskazaniach klinicznych
szczególnie w CRPS, bólu pooperacyjnym (np. pachwina) oraz ogniskowym bólu neuropatycznym, gdzie klasyczne SCS bywa niewystarczające.
Stabilność efektu terapeutycznego
mniejsza zależność od pozycji ciała w porównaniu do klasycznego SCS, co ogranicza konieczność częstego przeprogramowywania.
Ukierunkowane działanie przy ograniczeniu stymulacji poza obszarem bólu
redukcja „rozlewania się” parestezji i lepsza tolerancja terapii przez pacjenta.
Redukcja farmakoterapii
zmniejszenie zapotrzebowania na opioidy i koanalgetyki, co poprawia profil bezpieczeństwa leczenia.
Dobra integracja z innymi metodami leczenia bólu
terapia może być łączona z farmakoterapią i rehabilitacją, stanowiąc element leczenia wielodyscyplinarnego.
Zalety wprowadzenia procedury PNS w szpitalu
Możliwość leczenia bólu o lokalizacji dotąd trudnej terapeutycznie
umożliwia skuteczne leczenie bólu ogniskowego (np. pachwina, kolano, stopa), który często nie odpowiada na klasyczne SCS ani blokady.
Precyzyjna kwalifikacja i wyższa trafność implantacji
targetowanie konkretnego DRG + etap trial pozwalają na bardzo dokładną ocenę skuteczności przed implantacją docelową.
Zmniejszenie liczby nieskutecznych procedur neuromodulacyjnych
lepsze dopasowanie terapii do fenotypu bólu ogranicza konieczność rewizji, repozycjonowania elektrod i zmian strategii leczenia.
Redukcja powtarzalnych interwencji przeciwbólowych
mniejsza potrzeba wykonywania blokad, RF czy hospitalizacji z powodu zaostrzeń bólu u pacjentów z bólem ogniskowym.
Możliwość leczenia pacjentów po niepowodzeniu SCS
rozszerzenie populacji kwalifikowanej o chorych, u których klasyczna stymulacja rdzeniowa nie przyniosła efektu.
Standaryzacja procedury w oparciu o dermatomy
czytelne mapowanie (np. L2 – pachwina, L4–L5 – kolano/stopa) ułatwia planowanie zabiegu i przewidywalność efektów klinicznych.
Efektywne wykorzystanie zasobów zabiegowych
procedura przezotworowa pod kontrolą fluoroskopii jest powtarzalna i możliwa do realizacji w krótkim trybie hospitalizacji.
Rozszerzenie kompetencji zespołu w zakresie precyzyjnej neuromodulacji
rozwój umiejętności w targetowaniu struktur nerwowych i pracy w przestrzeni foraminalnej, co ma przełożenie na inne procedury bólowe.
Możliwość budowy wyspecjalizowanej ścieżki leczenia bólu ogniskowego
DRG pozwala wyodrębnić grupę pacjentów wymagających terapii celowanej i uporządkować ich leczenie w ramach dedykowanego programu.
Dowody naukowe i badania kliniczne
DRG ma udokumentowaną skuteczność w leczeniu przewlekłego bólu neuropatycznego i CRPS
Minimalizacja efektów ubocznych w porównaniu z klasyczną stymulacją rdzenia kręgowego
Metoda oparta na solidnej literaturze neurologicznej i medycznej (gov.pl)
