PNS (Peripheral Nerve Stimulation) to nowoczesna, małoinwazyjna metoda neuromodulacji umożliwiająca skuteczne leczenie przewlekłego bólu w określonych obszarach ciała.
PNS – neuromodulacja wybranych nerwów obwodowych w leczeniu izolowanego przewlekłego bólu
Procedura oparta jest na rzetelnych badaniach klinicznych i pozwala lekarzom oferować pacjentom kontrolę bólu przy minimalnym ryzyku powikłań.
PNS
PNS – Obwodowa stymulacja nerwów
PNS (Peripheral Nerve Stimulation) to metoda neuromodulacji polegająca na elektrycznej stymulacji wybranego nerwu obwodowego za pomocą elektrody umieszczonej w jego bezpośrednim sąsiedztwie. Generowane impulsy elektryczne modulują przewodzenie bodźców w włóknach nerwowych, wpływając na transmisję sygnałów bólowych do ośrodkowego układu nerwowego.
Zastosowanie kliniczne
- Neuropatie pourazowe i pooperacyjne – w tym zespoły bólowe kończyn po urazach lub operacjach.
- Neuralgie nerwów obwodowych – np. nerwu łokciowego, promieniowego, nerwu kulszowego.
- Ból po amputacji (phantom limb pain) – redukcja przewlekłego bólu fantomowego.
- Wybrane przewlekłe zespoły bólowe kończyn i tułowia – gdy inne metody terapeutyczne są niewystarczające.
Kluczowe cechy terapii
- Minimalna inwazyjność – elektroda umieszczana w pobliżu nerwu bez dużej ingerencji chirurgicznej.
- Odwracalność i kontrola terapii – możliwość przerwania lub modyfikacji stymulacji w każdej chwili.
- Precyzyjna modulacja bólu – impulsy ukierunkowane na konkretny nerw, ograniczające efekty uboczne.
- Etap testowy przed implantacją – czasowa stymulacja pozwala ocenić skuteczność terapii u pacjenta.
Mechanizm działania PNS
PNS polega na elektrycznej stymulacji wybranego nerwu obwodowego przy użyciu elektrody umieszczonej w jego bezpośrednim sąsiedztwie. Generowane impulsy wpływają na przewodnictwo w włóknach nerwowych i modulują transmisję sygnałów bólowych do ośrodkowego układu nerwowego.
Kluczowe aspekty mechanizmu:
Modulacja przewodnictwa bólowego – stymulacja aktywuje włókna dużego kalibru (Aβ), które hamują transmisję impulsów bólowych przewodzonych włóknami drobnymi (Aδ i C) w rogach tylnych rdzenia kręgowego (mechanizm „bramki bólowej”).
Wpływ na układ nerwowy centralny – przewlekła stymulacja może prowadzić do zmian w aktywności neuronalnej w rdzeniu kręgowym i wyższych ośrodkach bólowych, zmniejszając percepcję bólu i jego nasilenie.
Redukcja neurozapalnych procesów lokalnych – impulsy elektryczne mogą modulować uwalnianie mediatorów stanu zapalnego w okolicy stymulowanego nerwu, wspierając regenerację nerwów i redukując przewlekłe podrażnienie.
Efekt terapeutyczny zależny od precyzji – skuteczność PNS zależy od dokładnego umiejscowienia elektrody w pobliżu nerwu i optymalizacji parametrów stymulacji (częstotliwość, amplituda, czas trwania impulsów), co umożliwia indywidualne dopasowanie terapii do pacjenta.
Korzyści kliniczne dla Twojego pacjenta
Skuteczna kontrola bólu u pacjentów trudnych terapeutycznie – możliwość leczenia przewlekłego bólu neuropatycznego, pourazowego i pooperacyjnego, gdy farmakoterapia jest niewystarczająca.
Zmniejszenie obciążenia lekami przeciwbólowymi – umożliwia ograniczenie dawek opioidów i NLPZ, co redukuje ryzyko działań niepożądanych i powikłań długoterminowych.
Minimalna inwazyjność procedury – szybkie procedury, niskie ryzyko powikłań, możliwość stosowania w trybie ambulatoryjnym lub krótkiej hospitalizacji.
Indywidualizacja terapii – możliwość precyzyjnego dopasowania parametrów stymulacji do pacjenta i ukierunkowania jej na konkretny nerw.
Etap testowy przed implantacją – pozwala ocenić odpowiedź pacjenta i skuteczność terapii przed decyzją o stałym wszczepieniu, co zwiększa bezpieczeństwo kliniczne.
Poprawa funkcji i jakości życia pacjenta – ułatwia rehabilitację, zwiększa aktywność fizyczną i codzienne funkcjonowanie, co jest istotne w planowaniu dalszych interwencji.
Zalety terapii PNS w praktyce specjalisty
Precyzyjne leczenie bólu
możliwość modulacji określonych nerwów obwodowych.
Wiarygodne narzędzie terapeutyczne
metoda poparta badaniami klinicznymi (systematic review, RCT).
Minimalizacja powikłań
procedura małoinwazyjna, odwracalna, niskie ryzyko infekcji.
Komplementarność z farmakoterapią
redukcja potrzebnych dawek leków.
Łatwa integracja w praktyce
intuicyjny system i monitorowanie w czasie rzeczywistym.
Podniesienie prestiżu gabinetu
nowoczesna technologia przyciąga pacjentów poszukujących innowacyjnych metod.
Zalety wprowadzenia procedury PNS w szpitalu
Rozszerzenie oferty terapeutycznej – umożliwia leczenie pacjentów z przewlekłym bólem neuropatycznym, którzy dotąd nie reagowali na standardowe metody.
Podniesienie prestiżu placówki – wdrożenie nowoczesnych technologii neuromodulacyjnych pokazuje innowacyjność i wysokie standardy kliniczne szpitala.
Optymalizacja ścieżki pacjenta – procedury minimalnie inwazyjne pozwalają na krótszą hospitalizację, szybszy powrót pacjenta do codziennej aktywności i zmniejszenie obciążenia łóżek szpitalnych.
Współpraca interdyscyplinarna i szkolenia personelu – rozwój kompetencji zespołu medycznego, zwiększenie doświadczenia w zaawansowanych procedurach bólu i neuromodulacji.
Możliwość generowania danych klinicznych – prowadzenie rejestrów pacjentów umożliwia monitorowanie skuteczności procedury i wspiera publikacje naukowe oraz raporty jakościowe.
Redukcja kosztów długoterminowych – skuteczna terapia bólu może zmniejszyć potrzebę długotrwałego leczenia farmakologicznego oraz liczby wizyt kontrolnych i hospitalizacji powikłaniowych.
Dowody naukowe i badania kliniczne
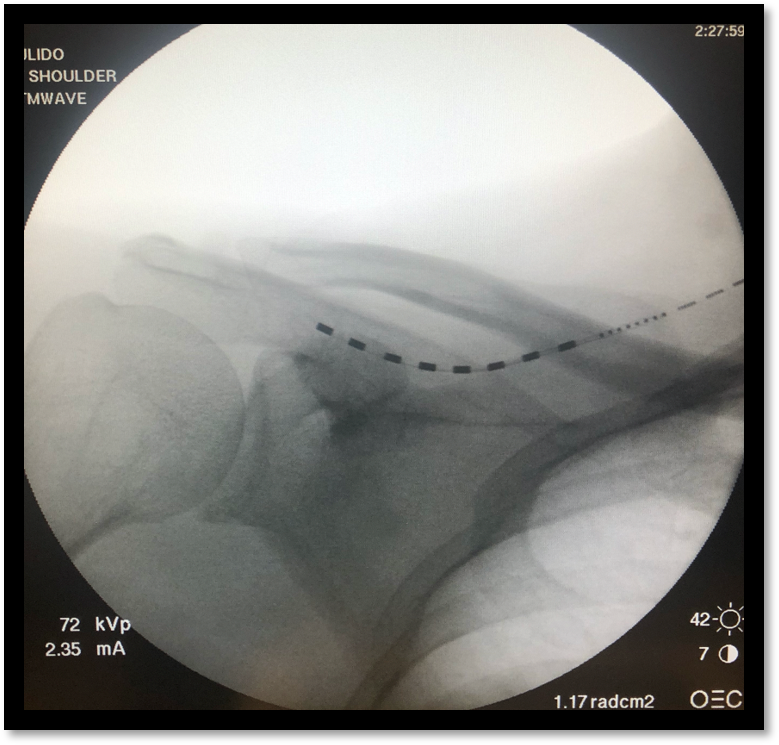
Bark / ramię
Stymulacja nerwów obwodowych (PNS)
Stan przed zabiegiem
Ból na poziomie 9/10, wyraźnie ograniczony zakres ruchu oraz konieczność codziennego stosowania leków (tramadol, duloksetyna, oksykodon). Pacjenci zgłaszali również zaburzenia snu.
Efekty po zabiegu
Redukcja bólu na poziomie 90–100% oraz wyraźna poprawa funkcjonowania — zarówno w zakresie ruchu, jak i codziennych aktywności. Poprawie ulega sen i ogólna jakość życia.
W większości przypadków farmakoterapia zostaje ograniczona do stosowania „w razie potrzeby”. System używany jest krócej niż 4 godziny dziennie, a niektórzy pacjenci nie wymagają go nawet przez 24 godziny.
Efekt utrzymuje się przez co najmniej 6 miesięcy.

PNS Shoulder – publikacja (PDF)
Kończyna dolna
Nerw piszczelowy (Trescot)
Redukcja bólu
Średni poziom bólu spada z 8,6 do 3,0, co odpowiada redukcji o około 65% (p < 0,001).
Ocena pacjentów
Satysfakcja pozostaje bardzo wysoka — mediana 7/7. Większość pacjentów ocenia efekt leczenia na 6 lub 7, wskazując na poprawę mobilności, jakości życia i codziennego funkcjonowania.

ISN – Dr Trescot (PDF)
Ból krzyża
Nerwy pośladkowe (SCN / MCN)
Uwięźnięcie nerwów pośladkowych jest istotną, często niediagnozowaną przyczyną bólu dolnego odcinka kręgosłupa.
SCN (górne nerwy pośladkowe)
Większość pacjentów odczuwa poprawę, a odsetek nawrotów wynosi około 13%. Najlepsze wyniki obserwuje się przy krótszym czasie trwania objawów oraz dobrej odpowiedzi na blokadę diagnostyczną.
MCN (środkowe nerwy pośladkowe)
Terapia prowadzi do istotnej redukcji bólu i poprawy funkcji potwierdzonej w skalach klinicznych (RDQ, JOA).

Cluneal nerves study (PDF)
Przewlekły ból kolana
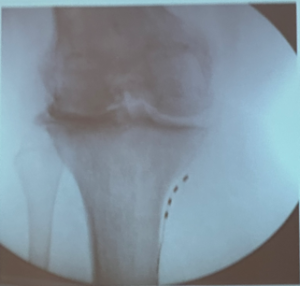
Po implantacji poziom bólu spoczynkowego spada z 8 do 3, a efekt utrzymuje się przez 6–12 miesięcy (p < 0,01).
U 75,8% pacjentów uzyskuje się co najmniej 50% redukcji bólu.
Dodatkowo obserwuje się poprawę jakości życia (SF-36), redukcję objawów depresyjnych oraz lepszą jakość snu — wszystkie zmiany są istotne statystycznie.

Bayerl – Knee pain study (PDF)
Stopa
Przewlekły ból (Pollina)
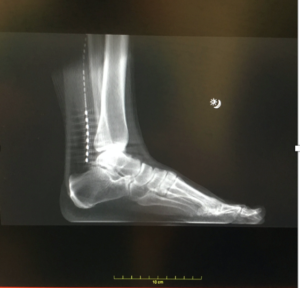
Poziom bólu spada z 8,6 do 3,0, co odpowiada redukcji o około 65% (p < 0,001).
Pacjenci zgłaszają bardzo wysoką satysfakcję z leczenia (mediana 7/7) oraz poprawę mobilności, jakości życia i funkcjonowania na co dzień.

Chronic foot – Pollina (PDF)
Kończyna górna
Nerw promieniowy i łokciowy
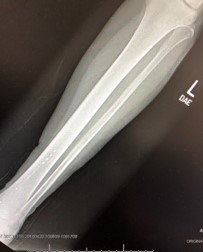
Terapia pozwala na skuteczne zmniejszenie bólu neuropatycznego oraz poprawę funkcji kończyny. W wielu przypadkach możliwe jest ograniczenie stosowania leków przeciwbólowych.

PNS Radial, Ulnar – publikacja (PDF)
Technologia
Systemy PNS i SCS wykorzystują implantowany stymulator oraz zewnętrzny nadajnik energii, umożliwiając precyzyjną neuromodulację bólu.

https://curonix.com/intl/providers/
HF-EMC Power Transfer
Podsumowanie
Terapia PNS zapewnia istotną klinicznie redukcję bólu — najczęściej w zakresie od 50 do 100%. Towarzyszy temu poprawa jakości życia, funkcjonowania oraz snu, a także zmniejszenie zapotrzebowania na leki.
Efekty są trwałe i utrzymują się przez wiele miesięcy, co czyni terapię skuteczną opcją leczenia bólu przewlekłego.
